リハビリテーション科のご案内※外来リハビリは感染対策上、新規受け入れ停止中です
当院のリハビリテーション科は、リハビリテーション専門医1名、理学療法士(PT)16名、作業療法士(OT)10名、言語聴覚療法士(ST)5名、助手4名の計35名(2018年4月1日現在)で構成され、(一般病棟から回復期(回復期病棟)・維持期(療養病棟・在宅)まで一連にわたりリハビリテーションを実施しております。また、退院後も地域と連携をとりながら在宅でのかかわりも積極的に行っています。
主に脳血管障害、内科疾患、整形外科疾患、呼吸器疾患、外科疾患(がん)などの患者様を対象としており、地域に根ざしたリハビリテーションを提供しているため、退院前訪問や外来リハビリ(新規受け入れ停止中)、訪問リハビリなどへの出向も行っています。
今年度も入職した新人もバイザー制度による実践的な指導や、新人研修・症例発表を通じてスキルアップを目指しています。また、第26回国際HPHカンファレンス2018イタリア・ボローニャにてリハビリ科から演題を出すことも決まっています。


リハビリテーション専門医 相原 力[あいはら ちから]先生
東京健生病院のリハビリは、
生活に寄り添う親身なリハビリを実践しています。
- Topics
- 回復期病棟【行事】
・病棟全体 秋まつり(10月)
・紅葉狩り(12月)
・キャンドルサービス(12月)
・節分(2月)
・花見(4月) - リハビリ科【2018年度勉強会実績】
・リハビリ部会新人研修(4月)
・喀痰吸引研修(4月)
・メンタルサポート研修(5月)
・HPH国際カンファレンス(6月)
・新人勉強会(6~8月)
・PNF研修(7月)
・呼吸器学習会(10月)
・肩板断裂伝達講習(11月)
・下肢装具研修(11月)
・感染対策活動交流集会(11月)
・フレイル予防測定会(12・1月)
・セラピスト向け喀痰吸引研修伝達講習(12月)
・新人セラピスト症例発表(2月)
そこで吸引を行うに当たり現在の医療情勢や安全面や感染対策をふまえた明確な基準を作成しました。
その吸引手順書・基準をもとに新人セラピストでも安全に行えるように研修を組んでいます。 - 回復期病棟【行事】
- 施設基準
脳血管疾患等リハビリテーション料(I)
廃用症候群リハビリテーション料
運動器リハビリテーション料(I)
呼吸器リハビリテーション料(I)
回復期リハビリテーション病棟入院料(I) - 研修・教育制度
新人研修、バイザー制度、症例検討、実習生の受け入れ、リハビリ回診、整形外科回診、各種学会参加、研修勉強会等の参加、研究費補助あり
 当院で多いリハビリ対象者
当院で多いリハビリ対象者
- 脳血管障害(脳梗塞、脳出血、ラクナ梗塞)
- 骨折(大腿骨骨折、腰椎圧迫骨折、上腕骨骨折)
- 呼吸器疾患(肺炎、慢性閉塞性肺疾患、気管支喘息)
- 神経難病(パーキンソン病、脊髄小脳変性症、多発性硬化症)
- 認知症
- リウマチ
- がん
 入院リハビリ
入院リハビリ
- 地域包括ケア病棟(2015年3月よりスタート)
- 入院安静等のよる体力、動作能力の低下を 最低限にする為、主治医の全身管理のもと、出来るだけ早期からのリハビリを開始し生活自立支援を行い、自宅退院を目指します。
- 患者様やご家族には必要に応じて、合同カンファレンスや退院前訪問を行っています。また病棟では院内パスを活用し、患者様の目標、ゴールを決め、病棟とリハビリの連携を図っています。
- 療養病棟
- 当院の一番の特徴としては、患者様の状態に合わせてPT・OT・STによるリハビリの介入がある事です。
医師や看護師、コメディカルとのカンファレンスを通じて患者様のQOLに沿ったリハビリを行っています。 - 基本的に(土日祝日以外)リハビリを毎日行っています。
- また当院では在宅介護中のご家族を支援する為、短期入院(レスパイト入院)の受け入れも行っています。
- 当院の一番の特徴としては、患者様の状態に合わせてPT・OT・STによるリハビリの介入がある事です。
- 回復期病棟
 この病棟では1年365日、基本的に日曜日、祝日もリハビリを行っています。
この病棟では1年365日、基本的に日曜日、祝日もリハビリを行っています。- 今回の診療報酬改定に伴い、患者様の機能・活動・参加を最大限発揮できるような栄養管理を行うために定期的に管理栄養士も介入しながら展開しております。より短期間でより効果の高いリハビリテーションを提供することをこころがけています。
- 当院では透析センターを備えているので、透析が必要な患者様でも回復期リハビリが可能です。
- 入院すると、まずはADL評価をFIMを用いて実施しながら入院当日からリハビリが開始されます。本人、ご家族を交えた面談を通じて、機能評価や生活背景をふまえた問題点やGOALを検討します。
またリハビリ医師を中心とした回診やカンファレンスを通じて在宅復帰ができるようにリハビリメニューを変更していきます。退院に向けての取り組みで入院中にご自宅を訪問し、その方の身体機能面、認知機能面、ADLにあわせて環境面の評価や改修の提案を行います。例えば、自宅周辺の環境、階段、浴室、寝室のベッドなどです。その後は住宅環境をイメージしたリハビリを行い、安心して退院していただいています。  病院での生活 朝起きて、顔を洗う、着替える、食事をする、トイレに行く、等すべて家庭復帰の為の練習になります。チーム体制として看護師やケアワーカーもリハビリテーションの参加している為、専門的なリハビリの時間以外にもリハビリ要素を含めた生活をサポートしていく事ができます。
病院での生活 朝起きて、顔を洗う、着替える、食事をする、トイレに行く、等すべて家庭復帰の為の練習になります。チーム体制として看護師やケアワーカーもリハビリテーションの参加している為、専門的なリハビリの時間以外にもリハビリ要素を含めた生活をサポートしていく事ができます。
 各療法の紹介
各療法の紹介
- 理学療法(PT)
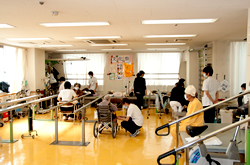 理学療法では上記疾患の患者様や高齢者特有の廃用症候群などの様々な疾患の患者様に対し早期から介入し、機能訓練や応用動作などを通して病前の生活レベル(歩行)への回復や廃用症候群にならない様に関わっています。
理学療法では上記疾患の患者様や高齢者特有の廃用症候群などの様々な疾患の患者様に対し早期から介入し、機能訓練や応用動作などを通して病前の生活レベル(歩行)への回復や廃用症候群にならない様に関わっています。
回復期での通年リハビリテーションや療養病棟では維持目的のリハビリや在宅復帰に向けて動作の練習や生活場面での関わりを行い、長期にわたり地域の患者様と携わっています。また、病棟と連携し排痰(体位ドレナージ)回診や車椅子のポジショニング、装具の作成などもおこなっています。
- 作業療法(OT)
 作業療法では疾病や事故などの障害や加齢に伴い生じてくる様々な問題に対し支援・援助を行っています。
作業療法では疾病や事故などの障害や加齢に伴い生じてくる様々な問題に対し支援・援助を行っています。
上記疾患の患者様や特に上肢・手指など骨折などの整形外科疾患の患者様、高次脳機能障害や認知症などの患者様に対し、実際の生活に必要な筋力・関節の動きなどの機能訓練や日常生活に必要な動作(食事・更衣・整容・排泄)、応用動作(買い物・調理・洗濯・掃除など)の適切な方法の指導、自助具などを用いた道具の使用方法・訓練を実施しています。
また、生活環境や経験を活かした趣味活動も取り入れ一人ひとりに合わせた作業療法を提供しています。
- 言語聴覚療法(ST)
言語聴覚療法では、脳血管障害、進行性疾患、認知症などにより言葉のコミニケーションや飲み込み(嚥下)に困っている患者様に対し個々の症状に合わせた機能訓練、日常復帰及び社会復帰を目指したリハビリテーションを提供しています。
摂食・嚥下リハビリテーションでは必要に応じて嚥下造影検査を用いた評価を行いながら、訓練を実施し、嚥下機能の向上に取り組んでいます。
当院はNSTによる栄養サポートにも積極的に取り組んでおり、各種専門性を生かした活動を行っています。また週に1回老健への出向も行っています。
 外来リハビリ(現在、外来リハビリは感染対策上、新規受け入れを行っておりません。)
外来リハビリ(現在、外来リハビリは感染対策上、新規受け入れを行っておりません。)
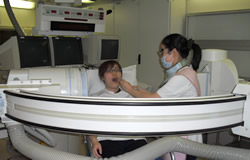 当院では医療保険での個別リハビリを実施しています。
当院では医療保険での個別リハビリを実施しています。
当院外来医師の指示・管理のもとで一定期間(基本的に週1回、約3か月間)リハビリを実施しています。例えば、骨折の手術や脳梗塞など入院加療され、自宅退院したものの、もう少し筋力をつけたい、歩行を安定させたい、手足をもう少し使いやすくしたい、ADLを上げたい、自主トレメニューの考案をしてほしい、といった方が対象となります。診療報酬上、長い期間の外来リハビリは行えないので、その後は介護保険でのリハビリをおすすめしています。- まずは外来受診していただき、医師と相談してください。リハビリの処方箋がでて初回予約後にリハビリは開始されます。
- 言語聴覚療法では発話、発語、構音などの言葉の練習だけでなく、嚥下障害を生じている患者様にも外来リハビリテーションを行っており、必要に応じてVF(ビデオ嚥下造影)を使った嚥下の検査も行っています。
- 地域リハビリテーション
病院から診療所のデイケア、訪問リハビリに出向し、患者様の在宅生活をサポートしています。
地域リハビリテーションのネットワークによって、他職種と連携し易く、よりよいリハビリを提供しやすくなります。
Copyright(c) Tokyo health cooperative association, Tokyo kensei hospital. All rights reserved.






















